De DBC heeft zijn langste tijd gehad
Door: Willem Gotink
Over twee jaar is er het Zorgprestatiemodel
Nog ruim anderhalf jaar en dan moet het nieuwe vergoedingsstelsel voor de ggz, het zorgprestatiemodel, in gebruik worden genomen. Het vervangt dan het DBC-systeem, dat nu twaalf jaar gebruikt wordt om de inspanningen van de zorgaanbieder om te zetten in klinkende munt, oftewel, om te berekenen wat de zorgverzekeraar aan de zorgaanbieder moet betalen.
De DBC (Diagnose-Behandel-Combinatie) staat aan veel kritiek bloot. Volgens de NZa zegt een DBC weinig over de zorg die is geleverd, houdt het geen rekening met de setting waarin zorg is geleverd en geeft het prikkels die de kosten van de zorg opdrijven. De DBC levert bovendien een enorme administratieve last op en een nota is voor patiënten nagenoeg onleesbaar.
De afgelopen decennia
Het is niet de eerste keer dat het systeem van bekostiging veranderd. Onder de AWBZ bestond de ‘open-eind’ financiering, die uiteindelijk onbetaalbaar bleek. Vervolgens kwam de ‘historische budgettering’, waarbij instellingen gekort werden als het budget van het voorgaande jaar niet was had opgemaakt, vanaf 1988 werd op grond van allerlei variabele en semi-variabele componenten het budget van de instelling vastgesteld. En sinds 2008 is de DBC-systematiek leidend. Die is dus omslachtig, geeft perverse prikkels en zegt weinig over wat er nu precies geleverd wordt aan zorg.
In 2017 zette de NZa een eerste stap naar het afschaffen van de DBC’s: er werd proefgedraaid met het uit Engeland overgenomen Zorgclustermodel, niet voor niets ook wel het ’Engelse model (https://www.ggztotaal.nl/nw-29166-7-3761336/nieuws/op_weg_naar_een_nieuw_bekostigingssysteem_voor_de_ggz.html?page=1)’ genoemd. Het enthousiasme om aan de pilots mee te doen was overigens niet bijster groot, er moesten instellingen worden verplicht om aan te schuiven.
Bij het zorgclustermodel worden zorgvragers gegroepeerd op basis van een naar aard en ernst van de aandoening vergelijkbare zorgvraag. Daarmee is niet de klinische diagnose, maar de zorgvraag leidend.
Met de uitkomsten van de pilots over het zorgclustermodel wordt nu de zorgvraagtypering verbeterd. De betrokken organisaties verwachten dat daarmee ‘de sturing op gepaste en doelmatige zorg kan worden versterkt’. De zorgvraagtypering zal uiteindelijk onder andere de DSM-hoofdanalyse gaan vervangen.
De bedoeling was, dat het model vanaf 2020 in de sector ingevoerd zou worden. Dat bleek te veel gevraagd, zoals het er nu uitziet wordt da januari 2022.
Soort zorg en behandelaar
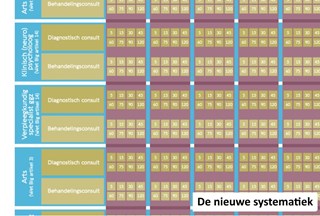
Op hoofdlijnen gaat het nieuwe zorgprestatiemodel dus niet meer uit van de diagnose, zoals in de DBC, maar van consulten, verblijfsprestaties en een klein aantal overige prestaties. De NZa definieert een consult als een ‘direct zorginhoudelijk contact tussen zorgverlener en een patiënt (of het systeem van de patiënt)’. Er hoeft dus geen indirecte tijd meer te worden geschreven, dat wordt verrekend in de consultprijs. “Zo worden administratieve lasten voorkomen en wordt het patiëntcontact zoveel mogelijk gestimuleerd”, aldus de NZa.
Consulten worden vervolgens onderverdeeld op basis van drie eigenschappen: naar het beroep van de behandelaar; of het om diagnostiek of behandeling gaat en naar de duur van het consult. Deze drie elementen bepalen voor een groot deel de kostprijs. “De patiënt kan zo zien bij welke zorgverlener hij is geweest en hoe lang het consult duurde”, schrijft GGZ-Nederland, één van de participerende organisaties.
In de DBC-systematiek was een belangrijke perverse prikkel de grote blokken waarin de tijd geregistreerd werd. Voor de tijdseenheid nul tot honderd minuten (voor een hele behandeling) gold bijvoorbeeld één tarief. Kwam de duur van de behandeling tussen de honderd en tweehonderd minuten uit, dan gold dát tarief. Het volgende blok was 200 – 500 minuten, enzovoorts. De verleiding om over een ‘tijdsdrempel’ heen te gaan en zo beduidend meer geld binnen te halen bleek voor veel (meestal zelfstandig werkende) therapeuten te groot. Daarom is besloten een ‘vanaf’ grens aan te brengen, met een veel fijnmaziger indeling. De NZa hoopt zo om de prikkel te beperken om strategisch nét over de grens van het hogere (en dus duurdere) consult. (De genoemde tijdsblokken zijn overigens ter illustratie, en afgerond ter wille van het begrip en de leesbaarheid)
”Met de uitwerking van het model zijn we een eind op weg,” aldus GGZ Nederland, ”maar we zijn er nog niet. Zo wordt de komende maanden gewerkt aan de wijze waarop we de verantwoording en controle eenvoudiger kunnen maken en aan veldafspraken over de toepassing van het model op te stellen. Ook wordt bekeken wat het model betekent voor de ICT. De Nederlandse Zorgautoriteit (NZa) gaat berekenen wat de financiële gevolgen zijn van het model.”
Voorwaarden
Het Ministerie heeft nog geen ‘aanwijzing’ gegeven, die nodig is om er 100% zeker van te zijn dat het nieuwe stelsel ingevoerd gaat worden. Het is wel heel waarschijnlijk, staat op de website www.zorprestatiemodel.nl (http://www.zorprestatiemodel.nl): Alle brancheorganisaties én de NZa staan er achter.
De staatssecretaris heeft al wel toegezegd dat hij het zorgprestatiemodel wil laten invoeren, als aan voorwaarden is voldaan. Die voorwaarden zijn onder andere: het model moet, overeenkomstig de doelstelling, een passende vergoeding mogelijk maken voor zorg aan mensen met ernstige psychische aandoeningen; het nieuwe stelsel moet inzichtelijk zijn voor patiënten, de administratieve lasten moeten beduidend minder zijn dan het huidige systeem, er moet sneller kunnen worden vergoed en er moet ruimte zijn voor innovatie.
Meer informatie:
* Op weg naar een nieuw bekostigingssysteem voor de ggz (https://www.ggztotaal.nl/nw-29166-7-3761336/nieuws/op_weg_naar_een_nieuw_bekostigingssysteem_voor_de_ggz.html?page=1)
* De officiële website over het Zorgprestatiemodel (http://www.zorprestatiemodel.nl/)
* Tussenrapportage zorgprestatiemodel ggz en fz - februari 2020 (https://puc.overheid.nl/nza/doc/PUC_303200_22/1/)
 Zorgprestatiemodel
Zorgprestatiemodel
Reacties
10-3-2020, 11:33
9-3-2020, 14:47
9-3-2020, 13:22